La sangre es considerada como un tipo especializado de tejido conectivo compuesto de elementos celulares (células y fragmentos celulares) y una matriz extracelular líquida denominada plasma sanguíneo. La sangre se encuentra en el interior de los vasos sanguíneos y del corazón, y circula por todo el organismo impulsada por las contracciones del corazón y por los movimientos corporales. La cantidad de sangre en el cuerpo humano depende del tamaño corporal; en el adulto sano el volumen de la sangre es de 5 L y constituye aproximadamente el 8 % del peso corporal. La temperatura de la sangre en el cuerpo humano es de 38 ºC, un grado más que el cuerpo. La mayor temperatura de la sangre respecto a la temperatura corporal general puede deberse a la fracción de la sangre al circular por los vasos sanguíneos, sobre todo los de pequeño calibre.
Funciones
Entre las principales funciones de la sangre destacan tres:
1) Vía de comunicación. Sirve para transportar nutrientes y oxígeno desde el aparato digestivo y los pulmones, respectivamente, al resto de las células del organismo, y productos de desecho (dióxido de carbono) desde las células hasta el riñón y los pulmones. Es la principal vía de comunicación entre células distantes para el intercambio de señales como las hormonas.
2) Homeostasis. Contribuye a la homeostasis general o regulación del estado general del cuerpo, como el mantenimiento de una temperatura corporal homogénea o un pH estable.
3) Defensa. Tiene una función de protección frente a heridas mediante su capacidad de coagulación, y de defensa frente a patógenos externos o células malignas internas gracias a las células del sistema inmunitario, que utilizan la red de vasos sanguíneos para viajar a cualquier parte del organismo.
4) Distribución de nutrientes desde el intestino a los tejidos.
5) Transporte de hormonas desde las glándulas endocrinas hasta los tejidos diana.
6) Protección frente a hemorragias.
Composición
Es un líquido amarillento claro constituido por un 95% de agua y el 5% restante por diversas sustancias en solución y suspensión. Estas sustancias incluyen: iones minerales (sodio, potasio, calcio, cloro), pequeñas moléculas orgánicas (aminoácidos, ácidos grasos y glucosa) y proteínas plasmáticas (albúminas, fibrinógeno). En condiciones normales, las proteínas del plasma constituyen el 7-9% del plasma (6-8 g/100 ml), destacando tres grandes grupos de proteínas: albúminas, globulinas y factores de la coagulación como el fibrinógeno y la protrombina.
1. Sustancias inorgánicas
- El agua: Interviene en la termorregulación del cuerpo
- Sales minerales o electrolitos: Sustancias que al ser puesta en solución, se disocian en cationes y aniones. Provienen de los alimentos ingeridos y del producto de las reacciones químicas que se efectúan en el organismo. Ejemplos: cloruro de sodio y de potasio, bicarbonato, fosfatos y carbonatos de calcio y de magnesio, etc.
2. Sustancias orgánicas
- Proteínas plasmáticas: Son generalmente elaboradas y secretadas por las células hepáticas o algunas células de la sangre. Son de tres tipos: fibrinógeno, seroalbúminas y seroglobulinas. Estas proteínas intervienen manteniendo la presión osmótica y oncótica del plasma, proporcionan la viscosidad de la sangre y participan en la regulación del equilibrio ácido básico de la misma; en la defensa inmunológica del organismo (globulinas) y en la coagulación sanguínea (fibrinógeno). Las albúminas son las más pequeñas y abundantes y representan el 60% de las proteínas del plasma. Las sintetiza el hígado y actúan como transportadoras de lípidos y hormonas esteroides en la sangre, siendo responsables de la mayor parte de la presión osmótica (presión oncótica) que regula el paso de agua y solutos a través de los capilares. Las globulinas representan el 40% de las proteínas del plasma. Se dividen en α-globulinas y β-globulinas, γ-globulinas, Las α y β-globulinas se sintetizan en el hígado y transportan lípidos y vitaminas liposolubles en la sangre. Las γ-globulinas (gammaglobulinas) son anticuerpos producidos por las células plasmáticas y resultan fundamentales en la defensa del organismo frente a las infecciones. El fibrinógeno es un importante factor de la coagulación. Es sintetizado por el hígado y representa el 2-4% de las proteínas del plasma. Normalmente, la composición del plasma se mantiene siempre dentro de unos límites seguros desde un punto de vista biológico, gracias a diversos mecanismos homeostáticos (homeostasia = equilibrio).
- Sustancias nutritivas: El plasma sanguíneo contiene los productos finales del metabolismo de los alimentos: aminoácidos, glucosa, ácidos grasos y glicerol (grasas neutras), vitaminas.
- Gases: El oxígeno, el dióxido de carbono y el nitrógeno, se encuentran disueltos en el plasma. El ácido carbónico proveniente de los tejidos llega a la sangre de manera constante y es transformado por los amortiguadores (bicarbonato, fosfato de sodio, proteínas, etc.) que lo neutralizan.
- Producto del metabolismo proteínico: El ácido úrico, la urea, la creatinina, y otros componentes se transportan por el plasma sanguíneo para ser excretadas por los riñones y otros órganos de eliminación.
- Hormonas y anticuerpos: Las hormonas, sustancias secretadas por las glándulas endocrinas, utilizan la sangre como un medio para ser transportadas y llegar rápidamente a los órganos “blanco”, donde ejercerán su acción.
Células sanguíneas
1. Glóbulos Rojos o Eritrocitos
Los glóbulos rojos, llamados también eritrocitos o hematíes, son los elementos celulares más abundantes de la sangre y los que le confieren el color rojo característico, ya que constituyen el 99% de los elementos formes de la sangre. En realidad no son verdaderas células porque no tienen núcleo ni otras organelas y su tiempo de vida es limitado (unos 120 días). Tienen forma de discos bicóncavos, con un diámetro medio de 8 micras, son muy finos y flexibles y pueden deformarse para circular a través de los capilares más estrechos. En el hombre normal su número es de unos 5 billones de hematíes por litro de sangre y en la mujer 4,7 billones por litro de sangre.
El eritrocito también posee agua, anhidrasas carbónicas y un pigmento proteínico denominado
hemoglobina. Los eritrocitos agrupados muestran un color rojo; en cambio, cuando están aislados, el color que exhiben es amarillento verdoso pálido.
A la disminución en el número normal de eritrocitos o en la proporción o cantidad de hemoglobina se le conoce con el nombre de anemia. El incremento en el número de eritrocitos por mililitro cubico de sangre se le conoce como policitemia. Suele presentarse en personas o animales que viven a muchos metros sobre el nivel del mar.
La forma y tamaño de los eritrocitos se modifica por la osmolaridad del medio que los rodea. Si los eritrocitos se suspenden en una solución hipotónica, se hinchan, pierden su forma bicóncava y se hacen esféricos; la membrana celular se debilita y la hemoglobina se libera produciéndose un cuadro de hemólisis: Las células quedan llenas de la solución y se transforman en corpúsculos transparentes denominados “eritrocitos fantasmas”.
En cambio si los eritrocitos se suspenden en una solución hipertónica, entonces pierden líquido y se arrugan; la superficie del eritrocito muestra, en este estado, entre 20 a 30 proyecciones cortas y cónicas, dándole un aspecto de eritrocito espinoso. A estos eritrocitos se les denomina “crenocitos” o “equinocitos”.
Función de los eritrocitos
Su principal función es la de transportar la hemoglobina y, en consecuencia, llevar oxígeno (O2) desde los pulmones a los tejidos y dióxido de carbono (CO2) desde los tejidos a los pulmones. La hemoglobina (Hb) es la responsable del color rojo de la sangre y es la principal proteína de los eritrocitos (hay unos 15 g/dl de sangre). Cada molécula de Hb está formada por 4 subunidades y cada subunidad consiste en un grupo hemo (que contiene 1 átomo de hierro) unido a una globina. La fracción con hierro de la Hb se une de forma reversible al O2 para formar oxihemoglobina.
La forma bicóncava de los glóbulos rojos proporciona una superficie grande en relación a su volumen para que se realice su función principal que es el transporte e intercambio de O2 y CO2, tanto en los pulmones como en el resto de los órganos del cuerpo. La hemoglobina se combina con el oxígeno en los pulmones para formar la oxihemoglobina y cuando los eritrocitos pasan por otros tejidos liberan el oxígeno por gradiente de concentración. La oxihemoglobina puede transportar en una célula 1 billón de moléculas de O2. Cada grupo hemo se une a una molécula de O2 y hay cuatro grupos hemo por molécula y 280 millones de moléculas de hemoglobina por célula. Si la hemoglobina no contiene O2 se denomina deoxihemoglobina y tiene un color rojo más oscuro que la oxihemoglobina que, es más brillante.
La hemoglobina también transporta el CO2 que difunde desde los tejidos a la sangre. Lo hace en forma de carbaminohemoglobina en su viaje hasta los pulmones, donde el CO2 es liberado. La difusión de los gases se realiza por gradiente de concentración. Se cede O2 y se capta CO2 en regiones con baja concentración de O2 y alta de CO2 en los tejidos. Se capta O2 y se libera CO2 en regiones ricas en O2 y pobres en CO2, es decir, en los pulmones.
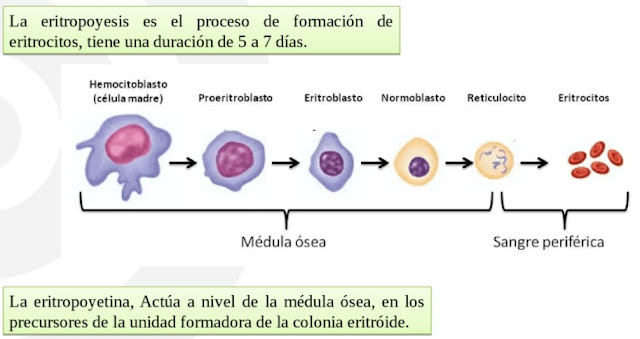
Eritropoyesis
Es el proceso de formación y maduración de los eritrocitos y dura aproximadamente, una semana. A partir de las unidades de células progenitoras formadoras de colonias eritrocíticas (UFC-E) se forma la primera célula precursora de la serie roja: el proeritroblasto. Los proeritroblastos se dividen y forman distintos tipos de eritroblastos que van madurando y sintetizando hemoglobina (Hb). Una vez se ha llenado el citoplasma de estas células con hemoglobina, el núcleo se condensa y es expulsado de la célula, dando lugar al reticulocito (forma joven de hematíe), que pasa al interior de los capilares sanguíneos para circular por la sangre. En el plazo de 1 a 2 días, cada reticulocito se transforma en un hematíe. A causa de su vida breve, la concentración de los reticulocitos, en condiciones normales, es un poco menor del 1% de todos los hematíes circulantes.
Durante la transición de reticulocito a hematíe se pierden las mitocondrias y los ribosomas con lo que desaparece la capacidad de realizar el metabolismo oxidativo y de sintetizar Hb, de modo que los hematíes maduros cubren sus necesidades metabólicas a partir de la glucosa y la vía glucolítica, produciendo grandes cantidades de 2,3 difosfoglicerato.
2. Glóbulos blancos o Leucocitos
A diferencia de los glóbulos rojos, los glóbulos blancos o leucocitos (leuco- de leukós, blanco) tienen núcleo y otros orgánulos pero no contienen hemoglobina. Los glóbulos blancos se clasifican como granulares o agranulares, dependiendo de si tienen gránulos citoplasmáticos notables llenos de sustancias químicas (vesículas) visibles por técnicas de tinción. Los granulocitos incluyen a los neutrófilos, eosinófilos y basófilos; los leucocitos agranulares incluyen a los linfocitos y monocitos.
Hay varios tipos de glóbulos blancos o leucocitos, clasificados según la presencia o ausencia de gránulos y las características tintóreas de su citoplasma. Los granulocitos presentan grandes gránulos en su citoplasma y el núcleo segmentado en varios lóbulos, por ello reciben el nombre de polimorfonucleares. Se subdividen en neutrófilos, eosinófilos y basófilos. Existen dos tipos de agranulocitos (leucocitos sin gránulos en el citoplasma): linfocitos y monocitos.
Los granulocitos y los monocitos protegen al organismo frente a los microorganismos invasores de forma inespecífica, principalmente mediante la ingestión por fagocitosis. Los linfocitos son las células efectoras de las respuestas inmunitarias especificas frente a las sustancias reconocidas como extrañas, generando reacciones destinadas o neutralizarlo o destruirlo.
- Granulocitos: Son el tipo más común de glóbulos blancos en el cuerpo humano, con una proporción alrededor del 70-75 % del total de glóbulos blancos. La razón del nombre de este tipo de células es por el contenido de pequeños y visibles gránulos dentro del citoplasma, claramente observables bajo el efecto de coloración mediante tintes. Los granulocitos se pueden subdividir en: neutrófilos, basófilos y eosinófilos.
1. Neutrófilos: Son las células más abundantes. En condiciones normales, existen en un porcentaje del 55% al 60% del total de leucocitos; es decir, que hay de 3000 a 6000 neutrófilos por mililitro de sangre. Los neutrófilos miden aproximadamente de 1 2 a 1 5 micrómetros de diámetro. En el citoplasma, los neutrófilos poseen gránulos específicos que se tiñen, de un color violeta, con una mezcla de colorantes ácidos (eosina) y básicos (azul de metileno) y gránulos inespecíficos o azurófilos. Sus núcleos son lobulados y pueden tener de 3 a 6 lóbulos; el número de los lóbulos depende de la edad de la célula. Los neutrófilos son los leucocitos que primero llegan a los lugares donde existe invasión bacteriana. En ese lugar se libera un mediador químico que es transportado a la médula ósea donde estimula la proliferación y maduración de neutrófilos. De esta manera se incorporan a la sangre neutrófilos jóvenes que se reconocen porque poseen un núcleo alargado, en forma de salchicha, sin lobulaciones: neutrófilos de núcleo en banda o abastonados
2. Basófilos: Los basófilos son los menos comunes dentro de los granulocitos, representando alrededor de 0.5-1 % del total de glóbulos blancos. Sin embargo, son el tipo más grande de granulocitos. Tienen un tamaño aproximado de 12-15 µm, con un núcleo bilobulado o trilobulado. Sus gránulos presentan un color azul oscuro en presencia de tinción.
3. Eosinófilos: Los eosinófilos componen aproximadamente 2-4 % del total de glóbulos blancos. Se ocupan principalmente de las infecciones parasitarias. Su núcleo es, habitualmente, bilobulado con un tamaño aproximado de 10-12 µm. Los lóbulos están conectados por un cordón delgado. El citoplasma está lleno de gránulos que asumen un color rosa-naranja característico con tinción de eosina.
- Agranulocitos: Por otro lado, a diferencia de los granulocitos, los agranulocitos se caracterizan por no presentar gránulos en su citoplasma. Tampoco disponen de una cobertura de membrana, propia de los granulocitos. Los agranulocitos pueden clasificarse en linfocitos y monocitos.
1. Linfocitos: Los linfocitos son más comunes en el sistema linfático que en el flujo sanguíneo. Se pueden clasificar en tres tipos: células NK, células T y células B. Puede presentar un tamaño variable que oscila en dos rangos. Por un lado, los linfocitos pequeños pueden tener un tamaño aproximado de 7-8 µm. Los linfocitos grandes pueden tener un tamaño que se mueve en el rango de 12-15 µm. La forma de su núcleo es excéntrica y presenta un color intenso, producto de la tinción.
2. Monocitos: Los monocitos son un tipo de glóbulo blanco que se encuentra aproximadamente en 5.3 % del total de glóbulos blancos. Generalmente, abandonan el flujo sanguíneo y se convierten en macrófagos de tejidos, encargándose de eliminar restos de células muertas, así como del ataque de microorganismos. Presentan un tamaño dentro del rango aproximado de 12-15 µm. La forma de su núcleo es ligeramente arriñonada y, bajo el efecto de la tinción, presenta un ligero color rosado.












No hay comentarios:
Publicar un comentario
Envíanos tu opinión